Consejos y Tips

La endometriosis es una enfermedad silenciosa que se esconde tras los dolores menstruales. Estos dolores, normalizados por el desconocimiento, son un aviso a tiempo al que pocas veces se le pone la atención necesaria. La consecuencia: 1 de cada 10 mujeres en el mundo que padece esta enfermedad pone en riesgo su fertilidad.
Síntomas de endometriosis
Muchas mujeres han escuchadoa lo largo de su vida que los dolores menstruales son comunes y que soportarlos es parte del ciclo hormonal. Dolores que en algunos casos pueden ser tan intensos que se asemejan a un cólico nefrítico (producido por un cálculo renal) y vienen acompañados de fiebre, náuseas o vómitos; y que impiden a la mujer desarrollar su vida normal. Por más que el desconocimiento se deje llevar por los prejuicios, hay que comprender que estos dolores no son normales.
La endometriosis es una enfermedad ocasionada por la ubicación incorrectade las glándulas endometriales. Diter Silva, ginecólogo de la Clínica San Pablo Arequipa, explica: “El endometrio es la capa interna del útero, que es donde crece naturalmente; sin embargo el problema ocurre cuando las glándulas endometriales crecen fuera de su ubicación normal. A esto se le llama endometriosis”.
Los principales síntomas que sirven para reconocer si se sufre de endometriosis son dos. El primero es un intenso dolor sostenido durante todo el ciclo menstrual. El segundo es la dificultad para quedar embarazada. Para obtener un diagnóstico certero, explica el doctor Silva, se obtiene mediante una cirugía laparoscopia. “Antes de eso solo se puede sospechar que la paciente sufre la enfermedad”. Para el doctor Diter Silva, las mujeres deben tener las alarmas activas ante un dolor intenso durante la menstruación y visitar inmediatamente a un ginecólogo. El especialista advierte que “el 50% de mujeres que no pueden quedar embarazadas sufren de endometriosis, y un 30% de las que tienen dolor al menstruar también. En la población en general se estima hasta un 10% de mujeres con esta enfermedad”.
Endometriosis tratamiento
Como explica Silva, hay casos donde el diagnóstico se ha retrasado de ocho a diez años y esto sucede porque aún no se conoce una causa precisa de la endometriosis. «Las mujeres tienen dos hormonas cíclicas que producen equilibrio: los estrógenos y la progesterona». Lo que ocurre en el cuerpo de una mujer que sufre de endometriosis es que su cuerpo produce un exceso de estrógenos, por ello el tratamiento consiste en suministrarle progesterona para equilibrar el exceso.
Y si bien la endometriosis no tiene cura, ya que no se puede controlar el crecimiento anormal del tejido endometrial; si se detecta a tiempo se puede ejercer el tratamiento hormonal en conjunto con antiinflamatorios que controlen los fuertes dolores durante la menstruación.
Que el desconocimiento de la endometriosis no sea sinónimo de vivir adolorida. El dolor ni es normal ni hay que aprender a soportarlo. Una visita al médico podría cambiar la vida de miles de mujeres.

Reserva tu cita con especialistas en endometriosis con un clic aquí
CONTRA LA ANEMIA INFANTIL
Alguna vez un marino llamado Popeye popularizó la espinaca entre los niños. Hizo lo que millones de madres intentan hasta hoy: convencer a sus hijos de comer espinaca. Bueno; espinaca, pescado, carne, verduras y frutas. Lo que estaba haciendo Popeye, en realidad, era recomendar un alimento rico en hierro, vitamina fundamental para combatir la anemia, un problema de salud pública que tiene solución. La doctora Ninoska Rojas, hematóloga de la Clínica San Pablo, responde nuestras dudas.
Entre 2015 y 2016, el 43% de los niños peruanos menores de dos años sufría de anemia. Dicha cifra nos ubica ante un problema de salud pública grave que, además, encuentra en las coyunturas de pobreza y pobreza extrema potenciadores que tornan mucho más peligroso el panorama. Detalles como la falta de agua y el precario acceso a centros de salud en diferentes poblados, sumado a la falta de educación y orientación en las escuelas públicas, nos convierten en un país altamente vulnerable ante la anemia.
“La principal causa de anemia en la infancia es la deficiencia de hierro. En poblaciones como la nuestra, donde la pobreza es mayor, las dietas se basan en grandes cargas de carbohidratos, que no aportan hierro y, por otro lado, una pobre ingesta en proteínas, como la carne o el pescado”, asegura la doctora Ninoska Rojas, hematóloga de la Clínica San Pablo. Pero el problema puede venir de más atrás, ya que, las madres, durante la gestación y lactancia, no tuvieron aportes adecuados de este mineral, generando anemia desde edades muy tempranas.
Consecuencias lamentables
Ha quedado demostrado, a través de diversos estudios, que la anemia ocasiona un menor desarrollo neurológico y cognitivo en la etapa de crecimiento de un niño. “Esto puede llevar a presentar anemia en la adultez si es que no ha sido tratada adecuadamente, generando un deterioro físico, con bajo rendimiento laboral y, en la mujer, incrementando la morbilidad materna durante el embarazo”, apunta la doctora Rojas. Muchas veces se ha pensado que la anemia es el paso previo hacia la leucemia en los menores. Sobre esto, la doctora Ninoska Rojas aclara: “Esto no es cierto, ya que la anemia es una consecuencia de algo, la anemia no se convertirá en leucemia; pero lo que sí es posible es que sea parte de los síntomas de un niño que ya padece leucemia y que, por lo general, es muy severa y está asociada a sangrados”. Una de las principales dudas respecto a la anemia es qué hacer una vez que esta se presenta, de qué manera debemos actuar o qué debe evitarse en esta condición. Lo principal es apuntar a los hábitos alimenticios de la familia del pequeño. “Una vez estudiado el cuadro de anemia en el niño y detectada la deficiencia de hierro a través de analíticas hematológicas, toca indagar en la familia y el tipo de dieta que consume, así como las costumbres alimenticias del paciente y, de esta manera, procurar que los aportes de hierro sean los adecuados. Incluso a veces se recomienda enviar a todos los miembros de la familia con un nutricionista. Luego se debe empezar cuanto antes con la aplicación oral del suplemento de hierro en dosis terapéuticas, recalcándole a los padres la importancia de la continuidad en el tratamiento y la buena adherencia, así como la paciencia de darle hierro al niño de manera prolongada”, explica la doctora Rojas.
La mejor manera de prevenir la anemia se centra en la educación.
Por una infancia libre de anemia
Es por eso que la Fundación Alvartez y el Grupo San Pablo lanzaron la campaña “Juntos les ganaremos a la anemia“, iniciativa dirigida a niños de hasta seis años de edad de las zonas más vulnerables de Lima. Desde diciembre de 2018 hasta la actualidad, se han tamizado a más de 600 niños con resultados positivos, quienes reciben tratamiento gratuito contra la anemia. “Es importante educar a nuestros hijos en los cuidados nutricionales y en cómo mejorar los aportes de hierro en la dieta. Llevar a los niños a sus controles anuales, velando por su crecimiento y desarrollo adecuado”, explica la doctora Rojas.

DIFERENCIAS ENTRE PARO CARDÍACO E INFARTO
San Pablo vuelve a reunir a los mejores cardiólogos del país y el mundo una vez más en el Curso Internacional de Cardiología. La revista Salud San Pablo aprovecha la coyuntura para saber un poco más del motor de nuestro cuerpo. Y es que parte de la prevención, qué duda cabe, consiste en estar informados.
José Huerta, ministro de defensa, sufrió un desvanecimiento antes de morir a causa de un infarto.
Hace un mes todos los medios de comunicación comentaron la lamentable noticia, pero casi nadie habló sobre las diferencias entre un paro cardíaco y un infarto. Basta con tener claro que ambos atacan al corazón y son mortales, para entender que la confusión no resulta tan descabellada. Sin embargo, es oportuno aclarar ciertos puntos en particular y, de esta manera, saber cómo actuar en caso de que alguno de los dos se presente.
Edith Chávez, especialista en cardiología de la Clínica San Pablo, señala que una de las principales diferencias es que el paro cardíaco puede atacar incluso a corazones sanos. “Por ejemplo, cuando una persona sufre ahogamiento. El paro cardíaco consiste en el cese abrupto del funcionamiento del corazón, deja de latir de un momento a otro, la circulación se detiene y se sufre pérdida del conocimiento. Minutos después puede venir un paro respiratorio”, explica la doctora Chávez.
Es importante resaltar que las neuronas son muy sensibles a la falta de oxígeno que le aporta la sangre y, de demorar la resucitación, existen casos en los que, luego de resucitado, el paciente no recupera la actividad cerebral, aunque se consiga que se haya recuperado la actividad cardíaca y respiratoria.
“Un infarto agudo de miocardio es una situación que ocurre debido a que la arteria coronaria del corazón se obstruye y se suprime el aporte de oxígeno que llega con la sangre a una gran parte del corazón, ocasionando una lesión en esta región”, explica la doctora. El infarto puede ser el preámbulo de un paro cardíaco, más frecuente en las dos primeras horas de iniciado el dolor en el pecho o de iniciado el infarto. “Es muy importante que la persona que sufre un infarto cardíaco sea rápidamente llevada a un centro hospitalario para que sea asistido, se trate de establecer el diagnóstico y se haga todo lo posible por abrir la arteria causante del problema”, agrega Chávez.
Minutos valiosos
Tanto el paro cardíaco como el infarto presentan riesgo de muerte, pero en el caso del primero se dispone de minutos para salvarle la vida al paciente y es necesario iniciar resucitación cardiopulmonar inmediata. “Es importante mencionar que en el caso de un paro cardíaco ocurrido en un paciente con un corazón sano la probabilidad de resucitarlo es mayor, siempre que el paciente sea atendido con la celeridad necesaria”, apunta la cardióloga. Mientras que un paro cardíaco puede presentarse en cualquier persona por circunstancias como descargas eléctricas, ahogamiento o asfixia y arritmia cardiaca. Los infartos son más frecuentes en personas mayores de 40 años, más aún en fumadores, diabéticos, hipertensos no tratados o personas que padecen crónicamente de alteraciones del colesterol que van obstruyendo progresivamente sus arterias.
Curso de vida
A propósito de este tema, el Instituto del Corazón de la Clínica San Pablo organiza cada año un Curso Internacional de Cardiología alternando con un Congreso Internacional de Cardiología. “Este año preside el comité organizador el Dr. Gustavo Miranda, cardiólogo hemodinamista, que ha puesto énfasis en el desarrollo de temas de gran importancia en el ámbito de las enfermedades cardiovasculares. Vendrán también connotados médicos internacionales para actualizar a los profesionales de la salud en nuestro país en lo referente a cardiopatía isquémica y arritmias, entre otros”, comenta la doctora Chávez.

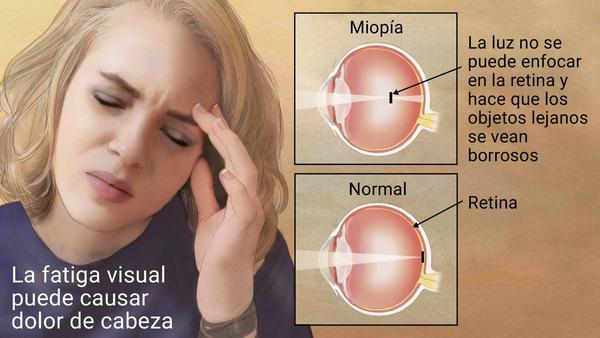
Problemas de la vista en niños
Los sentidos nos permiten conectarnos con el medio ambiente que nos rodea ya que mediante ellos recibimos información para que nuestro sistema nervioso lo procese y podamos reaccionar adecuadamente. Dentro de los 5 sentidos, la vista es el sentido que más información nos proporciona del exterior, de ahí su importancia. Es el sentido humano más perfecto y evolucionado.
La salud visual de los niños está en manos de los adultos que los rodean, especialmente de sus padres. Muchas veces los padres se preguntan si su hijo ve bien o no. Es una preocupación natural de los padres dada la importancia que tiene el sentido de la vista. Eso es comprensible considerando que un niño no sabe si ve mal porque no conoce lo que es ver bien por su propia condición de menor de edad. Más aún, sabiendo que un niño está en un proceso intenso de aprendizaje; sin un niño ve mal aprenderá mal.
¿Cómo evitar los problemas de la vista en niños?
Por eso es recomendable, que los padres deban estar muy atentos a determinadas posturas o gestos desde muy niños, que puedan ayudar a poder detectar lo antes posible los problemas de vista.
Estos determinados gestos o posturas son síntomas que nos pueden alertar de que algo no va bien en la vista. Por ejemplo, si el niño se acerca mucho para distinguir los objetos como a la televisión, computadoras o cuaderno cuando escribe o dibuja, si inclina la cabeza en un sentido u otro, si frunce el ceño o guiña los ojos al observar los objetos, si se cae o tropieza con frecuencia, si su rendimiento escolar no es el adecuado, si tiene dolores de cabeza frecuentes u orzuelos, si desvía los ojos, existe la posibilidad de trastornos de la visión. Igualmente, si hay antecedentes familiares de miopía, astigmatismo o hipermetropía. Ante cualquier sospecha debe ser evaluado urgentemente por el oftalmólogo que es el profesional indicado ante estos problemas.
Reserva tu cita en Oftalmología Pediátrica Lima Perú
A veces resulta difícil decidir el momento adecuado para llevar a un niño al oftalmólogo para una revisión visual por primera vez. Se recomienda que todos los niños deban ser evaluados obligatoriamente por el especialista antes de su ingreso a la escuela, pero si los padres sospechan dificultades visuales antes de eses tiempo debe llevarlo al especialista cuanto antes.
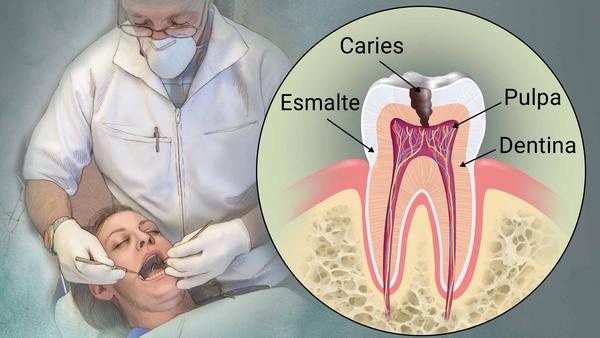
¿Qué son las caries?
La caries dental es la enfermedad más común de la cavidad bucal. Se le conoce comúnmente como “picadura de diente”. Es causada por las bacterias de la boca, que producen ácidos que disuelven el mineral de los dientes.
Según la OMS, en el mundo, entre el 60% y el 90% de los niños en edad escolar y cerca del 100% de los adultos tienen caries dental.
¿Por qué se producen las caries?
Los principales hábitos que causan la aparición de caries dental son:
- Mala técnica de cepillado.
- Ausencia de uso del hilo dental.
- Consumo frecuente de azúcares entre las comidas principales (caramelos, chicles, gaseosas).
- Comer entre horas (esto puede ser muy perjudicial para nuestros dientes si no va acompañado de una adecuada higiene bucal).
¿A partir de qué edad aparecen las caries?
La caries dental puede aparecer a cualquier edad. En casos muy severos puede manifestarse desde el primer o segundo año de vida.
¿Cómo sé si mi pequeño tiene caries?
Por lo general, las caries lucen como manchas o cavidades de color marrón parduzco o negro, y varían de amaño de acuerdo a la gravedad del caso. En estadios iniciales pueden verse como dientes rotos. La mejor forma de diagnosticarlas es acudiendo donde el odontólogo.
¿La caries dental es contagiosa?
Sí. La caries dental es una enfermedad infecciosa producida por bacterias que se contagia de diente a diente, y también de persona a persona (a través de cubiertos, alimentos, besos, etc.).
¿Cómo es el tratamiento de caries en niños?
El tratamiento es similar en niños y adultos. Una vez que se ha producido la caries dental, es necesario limpiar la mancha o cavidad y luego rellenarla con algún cemento dental.
¿Cómo prevenir las caries?
Para prevenir las caries se recomienda:
- Realizar una higiene bucal adecuada.
- Evitar alimentos azucarados.
- Visitar frecuentemente al odontólogo.
- Colocar selladores*.
- Aplicar flúot**.
*Los sellantes rellenan los surcos y fisuras presentes en los dientes, y evitan el desarrollo de las baterías.
** El flúor es un elemento que fortalece la estructura mineral de los dientes y los vuelve naturalmente más resistentes. El flúor está presente en la pasta dental y la sal de mesa.

¿Qué son los cálculos renales?
Los cálculos renales no deben pasarse por alto, pueden producir daños permanentes si no se detectan a tiempo. ¿De qué hablamos cuando hablamos de estos? La nefróloga Alaciel Palacios, de la clínica San Gabriel, responde.
“También llamadas piedras en el riñón, litiasis renal o nefrolitiasis, los cálculos renales son depósitos sólidos de contenido mineral que se forman en los riñones”, acota la especialista. Su razón de aparecer puede variar. “Existen factores de riesgo genéticos: entre el 80% a 90% de los cálculos está relacionado a factores metabólicos, de los cuales el más frecuente es la eliminación excesiva de calcio en la orina. Por otro lado están los factores ambientales: Hay más riesgo en personas que viven en zonas áridas y de alta temperatura; y finalmente los hábitos alimentarios: El riesgo es mayor en personas que consumen escasa cantidad de líquidos”, agrega. Muchos han sentido su presencia: ese dolor y ardor incesante al momento de orinar. “Los síntomas se presentan cuando el cálculo está intentando salir por la vía urinaria y su tamaño no lo permite fácilmente”, agrega Palacios. Nadie –definitivamente- quiere pasar por ello. “Se puede llegar a sentir dolor al orinar, presencia de sangre en la orina, dolor agudo e intenso en la zona lumbar que se irradia hacia la ingle, náuseas, vómitos, fiebre y escalofríos en caso de infección urinaria asociada”. Si alguna vez ha oído que las consecuencias de esta condición no son para preocuparse, considere: “El tener cálculos renales tiene riesgo de complicaciones según el tipo del mismo, el tamaño o localización del mismo. Pueden llegar a causar infecciones urinarias a repetición, obstrucción de la vía urinaria, insuficiencia renal con requerimiento de diálisis e inclusive la necesidad de extirpar un riñón por infecciones graves asociadas”.
¿Quiénes tienen más riesgo de padecer cálculos renales?
“Aquellos con antecedentes familiares, personas con sobrepeso u obesidad, con quistes en los riñones, infecciones urinarias por gérmenes que producen amoniaco, quienes sufren trastornos que producen retención de orina o mayor contenido de ácido úrico, calcio, oxalato y cistina en la orina, aquellos que lleven una dieta escasa en fibras, en líquidos o una alta en sodio (sal), azúcar y proteínas”, especifica la especialista. Y debe tenerse en cuenta: “Los hombres son tres veces más propensos que las mujeres a formar cálculos renales”. Si se tiene un factor de riesgo o sospecha de un síntoma, acuda al médico.
Especialista en nefrología
De detectarse a tiempo las características físicas del cálculo: tamaño, forma y localización, y de realizarse el estudio metabólico del paciente para definir la causa del cálculo, el problema puede eliminarse sin dejar rastro. “Si el cálculo es pequeño (menor a 4 milímetros) y se encuentra cerca del cáliz inferior del riñón, se observa sin tratamiento”, acota la especialista. “Por otro lado, se recetarán medicamentos para disolver las piedras solo en caso de cálculos pequeños y dependediendo del tipo que sea, y se llevará a cabo cirugía laparoscópica o convencional según el caso del paciente”.
Para prevenir la formación de cálculos renales es preciso detectar si un paciente tiene factores de riesgo. En este caso, debe acudir a evaluación con un nefrólogo para que este realice el estudio metabólico necesario: exámenes de sangre y orina. Solo así se determinará el trastorno que podría predisponer la formación de cálculos y tratarlos, así como un estudio inicial de ecografía de riñones para detectar la presencia de los mismos.
Ingrid Mamani llevaba un embarazo como cualquier otro, pero un desafortunado evento puso en riesgo su maternidad. Esta es la historia de una proeza médica que salvó a una madre, a su hija y a una familia.
Ambos llevaban la espera como cualquier otra pareja. Ingrid Mamani y Gabriel Sifuentes estaban emocionados por la llegada de Camila, su primera hija. Asistían a los controles como es de esperarse y llevaban los cuidados necesarios para que el embarazo fuera, como se dice popularmente, una dulce espera. Pero las cosas cambiaron repentinamente cuando una mañana –y sin previo aviso- a Ingrid se le hincharon desmedidamente las manos y los pies. Preocupados, fueron por asistencia al centro médico al que habían estado asistiendo; nadie les dio respuesta. “La clínica donde estábamos no nos daba información de lo que estaba pasando, simplemente teníamos claro que mi esposa tenía la presión alta, pero nada más”, recuerda Gabriel.
Fue por el gran descontento y la preocupación que decidieron ir de emergencia a la Clínica San Pablo, esperando que allí les dieran alguna luz del problema. Y fue así. A Ingrid Mamani Cobos se le diagnosticó preeclampsia. “La preeclampsia es conocida como la enfermedad de la madre”, dice la licenciada Jesica Sifuentes, coordinadora de cuidados intensivos neonatales de San Pablo. “Significa que a ella se le incrementa bruscamente la presión, y, en consecuencia, la placenta envejece y no puede albergar más al bebé. Tal incremento en la presión puede ocasionar en la madre daños muy graves”.
Media hora después de llegar a la clínica, Ingrid fue internada y, al segundo día, luego de que su presión se disparara por los aires, a los doctores encargados se les informó que debían alistarse para llevar a cabo una cesárea de emergencia. Luego de una horas nació Camila, una niña de poco menos de ocho meses, 1 kg. 970 gr. y 42 centímetros que, a pesar de ser prematura, no presentaba signos del algún mal, al menos a primera impresión. Pero el problema más grande estaba por presentarse.
Si bien la hipertensión arterial provocada por la preeclampsia desaparece -en más del 90% de casos- luego de dar a luz, a un menor porcentaje de mujeres les afecta aún luego del parto. Este fue ese caso. Luego de haber nacido, la niña fue llevada a una incubadora y “se le tuvo que dar soporte de oxígeno mediante ventiladores mecánicos neonatales”, dice el médico pediatra y neonatólogo José Salazar; Ingrid, por otro lado, fue a la Unidad de Cuidados Intensivos. Su presión no bajaba. Fueron semanas eternas para la familia. Cuando Ingrid fue estabilizada, su hija aún estaba en observación. “Solo podíamos verla por momentos, solo le podíamos tocar la manito. No la podíamos cargar ni hablarle. Camila estaba entubada y con un respirador artificial”, recuerda Gabriel.
El trabajo dedicado que los especialistas llevaron a cabo durante más de 20 días revirtió lo que parecía ser una historia con muerte anunciada. Poco a poco, primero la madre y luego la niña, empezaron a recomponerse. De allí en adelante, todo sería favorecedor. “La bebé estuvo en ventilación desde el 23 hasta el 27 de enero, fecha en la que fue extubada”, cuenta la licenciada. “Ella comenzó a respirar por su cuenta, pero aún con ayuda. El 27 empezó a tener una evolución favorable. Luego bajó a cuna, donde comenzó a ganar peso”.
Hoy, Camila tiene poco más de un año de edad y “hasta es más grande que otras niñas de su edad”, bromea el padre. “Ha tenido una evolución bastante satisfactoria”, agrega el doctor Salazar. “Su desarrollo psicomotor ha sido adecuado y no ha tenido ningún déficit motor o visual, gracias al esfuerzo que está haciendo su familia, que es muy responsable”. Cada vez que Gabriel e Ingrid van, con Camila en brazos, a una consulta en San Pablo, pasan por la capilla de la clínica y le cuentan que allí iban a rezar cuando había nacido. Ella aún no los entiende, pero cuando lo haga, se dará cuenta de que tiene a dos padres luchadores que harían lo que sea para que ella nunca deje este mundo.
Wilder Nieves se ganaba la vida dando mantenimiento al alcantarillado de la ciudad. Caer a un pozo por accidente lo enfrentó cara a cara con la muerte, pero un milagro médico lo trajo de vuelta y le dio la oportunidad de seguir viviendo. Este es su relato.
Él no recuerda bien cómo sucedió todo. De hecho, no recuerda nada de ese día. Y todo lo que cuenta lleva adelante la siguiente frase: “Me dijeron”. A Wilder Nieves le dijeron que ese 5 de noviembre de 2018 había salido a trabajar como cualquier otro día, que había estado con un grupo de obreros desempeñando su tarea de limpieza de alcantarillado en San Juan de Lurigancho. Le dijeron que todo había estado bien hasta que su tío, Jorge Zevallos –también trabajador de ese consorcio-, cayó a un pozo frente a él y Wilder no dudó en ir a su rescate, lidiando con la misma suerte. Un accidente por demás letal.
“Los obreros estuvieron atrapados por más de media hora en un pozo y permanecieron inconscientes. En medio del desolador escenario, policías, bomberos y los propios testigos unieron fuerzas y lograron conseguir el milagro”, anunció la web de un canal de televisión. Es verdad, luego del trabajo colaborativo, se logró sacar a ambos del pozo, y la noticia fue cierta salvo por una cosa: no hubo milagro para Jorge, el tío; él falleció. A Wilder, por su parte, le dijeron que lo sacaron de allí inconsciente y lo llevaron de emergencia a la Clínica San Juan Bautista, donde llegó en un estado de “coma, prácticamente muerto”, dice el doctor Carlos Ortega, jefe de la Unidad de Cuidados Intensivos.
“Al caerse en ese silo, donde había material fecal, se generó un proceso inflamatorio de toda la vía aérea. Contrajo una neumonitis. El caso de este paciente fue delicado, ya que un gran porcentaje de estos –en circunstancias similares- fallecen”, agrega. Pasó casi una semana hasta que salió de UCI y subió a piso, donde donde recobró la conciencia. “Cuando desperté, me asusté. Sentía mucho dolor de cabeza y mareos. Mi cerebro estaba en blanco”, recuerda Wilder. Pero en ese momento, no podía moverse y mucho menos hablar. Más adelante, le dirían que y le relatarían todo aquello por lo que pasó para poder abrir los ojos. En la emergencia Wilder Nieves entra como un vendaval a la UCI. El tiempo, en circunstancias como la suya, es de suma importancia. Unos minutos de retraso pueden significar la muerte. Pero no es su caso, él es afortunado. “Lo que se hizo primero fue proteger su vía aérea”, cuenta el doctor Ortega. “Se colocó un tubo, se empezó a dar ventilación y una hiperoxigenación, y se le retiró toda la ropa y se bañó al paciente.
Luego, se hizo un tratamiento bastante agresivo para el cerebro y los pulmones”. Wilder había desarrollado el síndrome de distrés respiratorio del adulto, que, en pocas palabras, es una respuesta inflamatoria severa en el pulmón como respuesta a alguna agresión. “La medida terapéutica que tomamos, ante esto, fue de neuroprotección. Se adoptaron una serie de medidas para proteger el pulmón y lograr una buena oxigenación”, indica el especialista. Wilder consumió antibióticos para las bacterias y para los hongos, y también medicina para controlar su frecuencia cardiaca. Tuvo un tratamiento bastante completo que abordó más de 20 puntos. “Estuvo más de siete días en un estado propio del coma y, además, hubo un coma inducido farmacológico para protegerle el cerebro”, agrega Ortega. Después de este tiempo, Wilder, como quien despierta de una pesadilla, abrió los ojos y no sabía qué pasaba.
Volver a despertar
“Me levanté y comencé a llamar a mi mamá, pero como no podía hablar, hacía gestos. Ella entró y me vio. Los doctores me pidieron que me tranquilice, porque recién estaba despertando”, recuerda Wilder. Y a partir de este momento, sus recuerdos ya son propios. “Mis papás no tenían esperanzas, los doctores les dijeron que estaba a punto de morir. Apenas latía mi corazón”, dice. Pero contra cualquier pronóstico hoy sigue con vida. “Desde 18 de diciembre de 2018 voy a terapia física y de lenguaje. Ya camino, ya corro, no como antes, pero poco a poco. Puedo alzar mis manos, pero mis muñecas todavía tiemblan”, cuenta con una voz temblorosa, cortada y aún débil. Pero se alienta: “No podía ni caminar, ni hablar, pero ahora ya puedo”. El joven de 21 años que volvió de la vida gracias a una acción médica interdisciplinaria que abarcó desde la respuesta inmediata de la Unidad de Cuidados Intensivos, en la etapa más crítica, hasta hoy, con su invaluable esfuerzo en el área de terapia física y del lenguaje, hoy se refugia en su fe para recuperarse. Y tiene como motor a su hijo Axel.
Hoy, replantea sus opciones de vida. Quiere empezar a estudiar la carrera que siempre le gustó: gastronomía, y reinsertarse en un trabajo que no lo exponga a un peligro como el anterior. Se aferra a la vida y agradece a quienes le dieron esa oportunidad. “Soy una buena persona y estoy muy agradecido. Me han salvado la vida”.
Puede donar sangre cualquier persona sana entre 18 y 65 años con un peso superior a los 50 kilos. Antes de donar por vez primera, deberá responder a un cuestionario médico y someterse a un análisis de sangre para saber si sus niveles de hemoglobina superan los valores mínimos.
A continuación, te dejamos el cuadro de compatibilidad entre grupos sanguíneos para que sepas a quién puedes donar y de quién puedes recibir sangre:
| Compatibilidad entre grupos sanguíneos | ||
| Grupo sanguíneo | Puede donar a | Puede recibir de |
| A+ | A+, B+ | A+, A-, 0+, 0- |
| 0+ | A+, 0+, B+, AB+ | 0+, 0- |
| B+ | B+, AB+ | B+, B-, 0+, 0- |
| AB+ | AB+ | TODOS |
| A- | A+, A-, AB+, AB- | A-, 0- |
| 0- | TODOS | 0- |
| B- | B+,B-, AB+, AB- | B-, 0- |
| AB- | AB+, AB- | A-, 0-, B-, AB- |